Cancerul de pancreas: ce este, de ce apare și cum se tratează
Cancerul pancreatic rămâne una dintre cele mai agresive forme de cancer, dar progresele recente în cercetarea medicală aduc speranțe importante. Descoperirile în domeniul terapiilor țintite, detecției precoce prin biomarkeri avansați și terapia personalizată schimbă perspectivele de tratament și îmbunătățesc prognosticul pacienților.
Cuprins articol
Mai multe despre pancreas
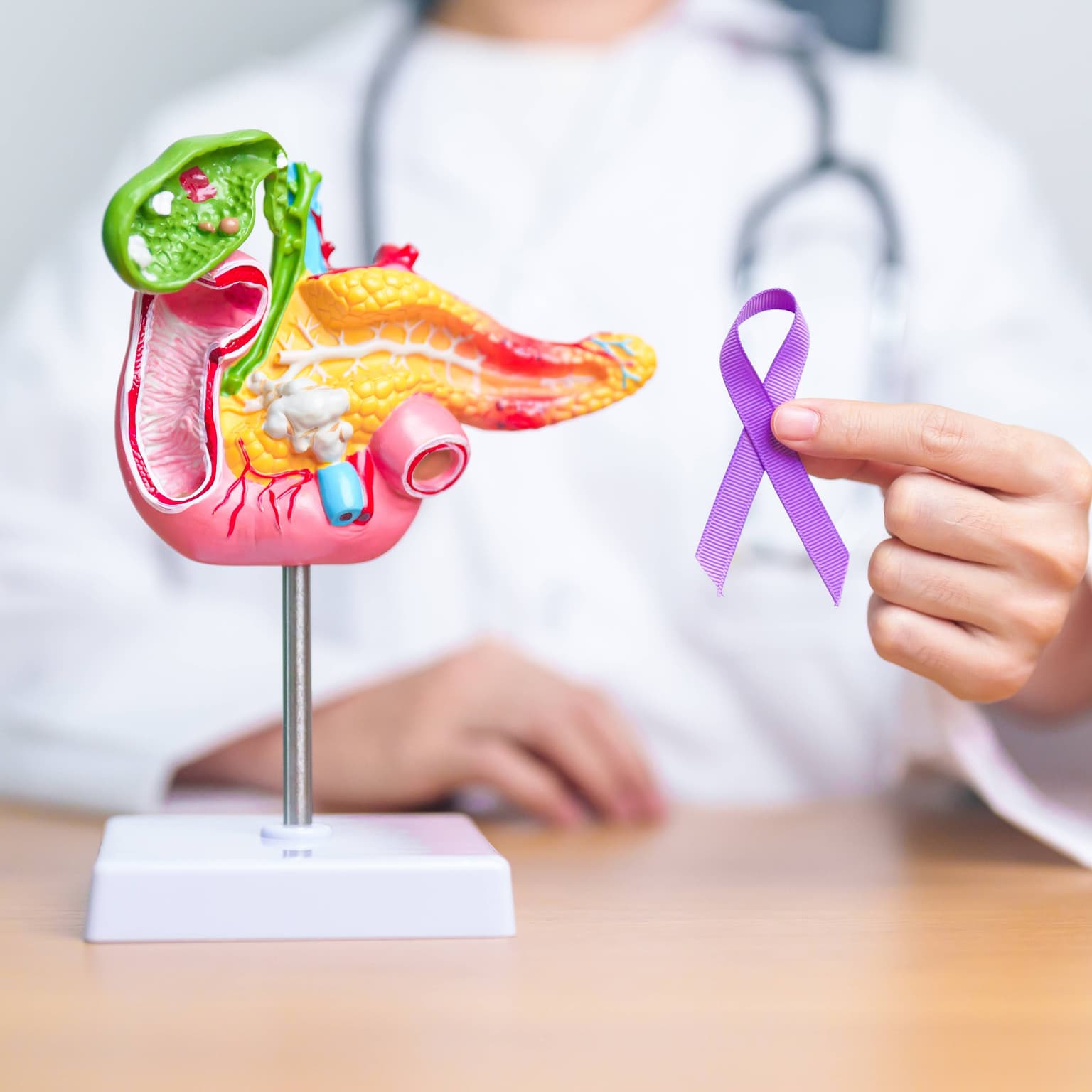
Pancreasul este o glanda anexată sistemului digestiv, situată în spatele stomacului, în etajul superior al cavității abdominale. Măsoară aproximativ 15-20 cm, având dimensiuni mai mari la bărbați, și este format din două componente:
- pancreas exocrin - componenta majoră a pancreasului (aproximativ 98% din masa totală) și este alcătuit din acinii pancreatici. Acinii au formă sferică și sunt responsabili de secreția sucului pancreatic, format din enzime și electroliți, cu rol în digerarea alimentelor;
- pancreas endocrin - format din grupuri de celule, numite insule Langerhans, cu rol în secreția de insulină. Pancreasul conține un număr de aproximativ un milion de insule Langerhans, dispersate neregulat în masa pancreasului exocrin, motiv pentru care poartă numele de insule.
Atunci când are loc proliferarea necontrolată a celulelor pancreatice, se dezvoltă afecțiunea numită cancer de pancreas. Despre cum apare această boală, simptomele sale, dar și metodele de tratament în cancerul pancreatic, poți afla în rândurile de mai jos.
Cauzele cancerului de pancreas
Cauzele care determină apariția cancerului de pancreas nu sunt pe deplin cunoscute, însă cele mai multe studii indică drept principal responsabil un anumit tip de mutație genetică la nivelul ADN-ului, prin care este dezechilibrată multiplicarea celulelor pancreatice.
Există o serie de factori cu probabilitate ridicată de a declanșa sau de a agrava cancerul pancreatic. Dintre aceștia, amintim:
- vârsta înaintată - după vârsta de 75 de ani, pacienții sunt mai predispuși la dezvoltarea de cancer de pancreas;
- istoricul de pancreatită acută sau cronică;
- diabetul;
- fumatul - aproximativ un sfert din pacienții care primesc diagnosticul de cancer pancreatic sunt fumători;
- obezitatea.
Tipuri de cancer de pancreas
Odată cu proliferarea necontrolată a celulelor pancreatice, are loc formarea de tumori care pot să se extindă, ulterior, și către alte organe, producând metastaze. Cancerul de pancreas poate fi de mai multe tipuri, în funcție de localizarea tumorilor, și se împarte, în primul rând, în două mari categori:
- cancer pancreatic exocrin - este cea mai frecventă formă de cancer pancreatic (mai mult de 90% dintre cazuri) și include următoarele tipuri: adenocarcinom ductal (tumora se dezvoltă la nivelul ductelor pancreasului), adenocarcinom acinar (la nivelul acinilor), carcinom adenoscuamos sau carcinom cu celule gigant;
- cancer pancreatic endocrin - este o formă mai rară a cancerului de pancreas, afectează componenta endocrină a pancreasului și se împarte în mai multe tipuri, tumorile fiind denumite după celulele afectate: insulinom, gastrinom, somatostatinom, glucagonom, respectiv vipom.
Dintre toate aceste tipuri, adenocarcinomul ductal și cel acinar sunt întâlnite cel mai des în practica medicală.
Simptomele cancerului de pancreas
Manifestările cancerului pancreatic sunt greu sesizabile sau chiar absente, în stadiul incipient al bolii, astfel că se poate ajunge la diagnosticarea cancerului atunci când este deja într-o fază avansată. Dintre semnele și simptomele cancerului de pancreas, cele mai frecvente sunt următoarele:
- durerea la nivelul etajului superior al abdomenului, uneori, cu iradiere în zona spatelui, care se accentuează după mese sau în poziție culcată;
- icterul (îngălbenirea pielii sau a albului ochiului);
- pruritul, manifestat pe zone aleatorii ale pielii;
- inapetența;
- starea frecventă de oboseală;
- tulburările digestive (diareea, constipația sau balonarea);
- diabetul (apariția sau agravarea bolii);
- inflamarea vezicii biliare;
- urina de culoare închisă;
- scaunele deschise la culoare;
- febra.
Este esențial ca pacientul să se adreseze medicului în cel mai scurt timp, dacă observă apariția icterului, scăderea bruscă în greutate sau dificultăți în procesul de excreție. Acestea sunt semnale de alarmă importante, ce pot indica prezența cancerului pancreatic, și necesită asistență medicală de urgență.
Metode de diagnostic
În vederea stabilirii diagnosticului de cancer de pancreas, este necesar ca pacientul să treacă printr-o serie de investigații, acestea fiind decise de către medicul specialist, în raport cu simptomele prezentate:
- examen medical general - medicul va realiza anamneza pacientului, urmărind semnele și simptomele acestuia, precum și istoricul său medical sau antecedentele heredocolaterale (afecțiunile de care suferă membrii familiei pacientului);
- analize de laborator - acestea includ testele de sânge (bilirubina sau markerii tumorali, precum CA 19-9) și analizele de urină;
- teste imagistice - ecografie abdominală, endoscopie, RMN, Computer Tomograf și, uneori, radiografii sau tomografie computerizată cu emisie de pozitroni (PET-CT);
- teste histopatologice, așa cum este biopsia, prin care este prelevată o probă de țesut de la nivelul pancreasului sau al altui organ afectat de masa tumorală, și analiza microscopică a probei respective, în vederea efectuării diagnosticului diferențial.
În funcție de rezultatele obținute și de starea pacientului (stadiul bolii, comorbiditățile existente și/sau intoleranța la anumite medicamente), medicul specialist va decide planul de tratament și va recomanda începerea acestuia în cel mai scurt timp.
Detectarea precoce a cancerului pancreatic este vitală pentru reușita tratamentului, dar rămâne o provocare majoră. Pe lângă markerul clasic CA19-9, care are limitări legate de sensibilitate și specificitate, cercetările recente au identificat un panou multi-omic de biomarkeri care poate distinge leziunile cu risc crescut în pancreas cu o acuratețe de peste 95%.
Teste inovatoare precum PAC-MANN, un test de sânge care măsoară activitatea proteazelor, arată o capacitate înaltă de detecție precoce cu o precizie de peste 98%. Alte biomarkeri promițători includ microARN-urile și ADN-ul tumoral circulant (ctDNA), care pot ajuta atât în diagnostic, cât și în monitorizarea evoluției bolii. Aceste tehnologii deschid noi posibilități pentru screeningul populațiilor cu risc crescut și pentru intervenții în faze incipiente ale cancerului.
Tratamentul cancerului pancreatic
Abordarea terapeutică a cancerului pancreatic are ca obiectiv, după caz, vindecarea bolii, încetinirea evoluției acesteia sau ameliorarea simptomelor. De asemenea, tratamentul este stabilit și în raport cu tipul de cancer prezent și cu localizarea tumorilor. Cancerul de pancreas se vindecă sau, cel puțin, are șanse ridicate de vindecare, atunci când este depistat într-un stadiu incipient, iar metoda de tratament de elecție este extirparea celulelor canceroase, atunci când această variantă este posibilă.
- Tratamentul chirurgical presupune îndepărtarea porțiunii de pancreas afectată de carcinoame sau chiar extirparea totală a organului (pancreatectomie totală). Îndepărtarea chirurgicală a întregului pancreas este o metodă extremă, utilizată foarte rar, numai atunci când nu se poate extirpa doar regiunea afectată. Se poate trăi fără pancreas, însă sunt esențiale monitorizarea strictă a pacientului care a suferit o pancreatectomie totală, precum și suplinirea hormonilor (insulina) și a enzimelor care sunt secretate, în mod normal, de către pancreas;
- Radioterapia este o metodă de tratament care acționează localizat, la nivelul formațiunilor canceroase, prin emisia de radiații (protoni, raze X) menite să distrugă celulele maligne;
- Chimioterapia reprezintă o abordare terapeutică sistemică a cancerului pancreatic, medicamentele fiind administrate fie parenteral (intravenos), fie pe cale orală. În unele cazuri, medicul curant apelează la o combinație de chimioterapice, pentru a asigura un răspuns terapeutic mai bun. Chimioterapia în cancerul de pancreas este un tratament de durată și, în funcție de stadiul și localizarea bolii, poate fi asociată cu tratamentul chirurgical și/sau radioterapia.
Cancerul de pancreas poate fi prevenit, în mod special de către pacienții cu risc major, prin adoptarea unui stil de viață cât mai sănătos (renunțarea la țigări și alcool, menținerea unei diete echilibrate, urmarea strictă a tratamentului, în cazul pacienților diabetici), dar și prin efectuarea periodică de investigații, în vederea monitorizării stării de sănătate.
Progrese recente în tratamentul cancerului pancreatic
În ultimii ani, cercetările avansate au dezvăluit noi perspective pentru tratamentul cancerului pancreatic, care aduc speranță pacienților și medicilor. O echipă de biologi de la MIT a identificat ținte moleculare esențiale implicate în dezvoltarea și răspândirea tumorilor pancreatice, deschizând calea către terapii mai eficiente și mai bine adaptate fiecărui pacient.
Un progres remarcabil este acela legat de proteina KRAS, o mutație frecventă ce joacă un rol-cheie în cancerul pancreatic exocrin. Până recent, KRAS era considerată „nedrugabilă”, însă noi medicamente experimentale au demonstrat că pot bloca activitatea acestei proteine, reducând creșterea tumorală și oferind o nouă opțiune de tratament promițătoare, în special pentru cazurile avansate.
Mai mult, odată cu aceste avansuri, testarea genetică a tumorii devine tot mai importantă, oferind posibilitatea personalizării tratamentului în funcție de caracteristicile genetice specifice ale cancerului fiecărui pacient. Astfel, combinația între terapiile țintite și imunoterapia în cadrul studiilor clinice aduce o nouă speranță în lupta împotriva acestei boli dificil de tratat.
Terapia personalizată și testarea biomarkerilor genetici
Pentru un tratament mai eficient, se pune din ce în ce mai mult accent pe terapia personalizată, bazată pe analiza genetică a tumorii. Mutații frecvent întâlnite, precum cele ale genei KRAS, influențează semnificativ răspunsul la tratamente. De asemenea, mutațiile BRCA1 și BRCA2 pot ghida utilizarea inhibitorilor PARP pentru un tratament adaptat individualizat. Testarea biomarkerilor genetici devine astfel obligatorie pentru pacientii diagnosticați cu cancer pancreatic, oferind posibilitatea de a accesa terapii țintite inovatoare și de a crește eficiența tratamentului.
Tratamente inovatoare și studii clinice recente
Noile terapii includ inhibitori precum sotorasib și adagrasib, care vizează mutația KRAS, mult timp considerată „nedruggable” și care sunt în faze avansate de testare clinică. Imunoterapia combinată cu alte terapii, precum agenți chimioterapici sau TTFields (terenuri electrice tratante tumoral), aprobată recent, oferă speranțe pentru prelungirea supraviețuirii. Pacienții sunt încurajați să participe la studii clinice, unde pot avea acces la aceste opțiuni inovatoare, oferindu-le și șansa de a contribui la avansul medical.
Concluzii
Pentru pacienți, este esențială vizita regulată la medic în prezența simptomelor sugestive sau în cazul factorilor de risc, precum antecedente familiale sau boli pancreatice cronice. Medici se recomandă să îndrume pacienții spre centre specializate și să recomande testarea genetică a tumorilor pentru personalizarea tratamentului. Accesul la studii clinice este un alt pas important care poate crește șansele de supraviețuire. Educația continuă și monitorizarea evoluției bolii prin biomarkeri avansați trebuie să fie parte din practica curentă.
Sursa foto: Shutterstock.com